Аўтар:
Eric Farmer
Дата Стварэння:
12 Марш 2021
Дата Абнаўлення:
1 Ліпень 2024

Задаволены
- крокі
- Метад 1 з 4: Фактары рызыкі
- Метад 2 з 4: Сімптомы
- Метад 3 з 4: Пастаноўка дыягназу
- Метад 4 з 4: Лячэнне
- папярэджання
Сіндром грушападобнай цягліцы - гэта хваравіты стан, пры якім грушападобная цягліца (самая буйная цягліца з усіх, якія адказваюць за кручэнне сцягна) здушвае сядалішчнага нерва, які праходзіць ад хрыбетніка да ніжняй часткі спіны і ног. Гэта здушванне выклікае боль у ніжняй частцы спіны, у сцёгнах і ў ягадзіцах. Сярод лекараў няма адзінага меркавання адносна сіндрому грушападобнай цягліцы: адны лічаць, што гэта залішняя дыягназ, іншыя - што гэта стан часта застаецца недиагностированным. Толькі дасведчаны ўрач зможа правільна паставіць дыягназ, аднак вы можаце самі навучыцца распазнаваць сімптомы захворвання, каб ведаць, чаго чакаць ад візіту да лекара.
крокі
Метад 1 з 4: Фактары рызыкі
 1 Улічыце свой пол і ўзрост. Навукоўцы ўсталявалі, што ў жанчын верагоднасць развіцця сіндрому грушападобнай цягліцы ў шэсць разоў вышэй. Часцей за ўсё гэты сіндром развіваецца ў ўзросце ад 30 да 50 гадоў.
1 Улічыце свой пол і ўзрост. Навукоўцы ўсталявалі, што ў жанчын верагоднасць развіцця сіндрому грушападобнай цягліцы ў шэсць разоў вышэй. Часцей за ўсё гэты сіндром развіваецца ў ўзросце ад 30 да 50 гадоў. - Большая колькасць дыягназаў сярод жанчын можа тлумачыцца розніцай у біямеханіцы жаночых і мужчынскіх органаў таза.
- У жанчын гэты сіндром таксама можа развівацца падчас цяжарнасці. Паколькі на час выношвання дзіцяці таз пашыраецца, мышцы, прымацаваныя да таза, могуць скарачацца. Таз жанчыны таксама часта нахіляецца з-за вагі дзіцяці, што таксама прыводзіць да напругі тазавых цягліц.
 2 Ацэніце свой стан здароўя. Верагоднасць развіцця сіндрому грушападобнай цягліцы падвышаецца пры шэрагу захворванняў, уключаючы болі ў ніжняй часткі спіны.
2 Ацэніце свой стан здароўя. Верагоднасць развіцця сіндрому грушападобнай цягліцы падвышаецца пры шэрагу захворванняў, уключаючы болі ў ніжняй часткі спіны. - Каля 15% выпадкаў боляў у ніжняй частцы спіны тлумачацца прыроджанай або структурнай анамаліяй сувязі грушападобнай цягліцы і сядалішчнага нерва.
 3 Ўспомніце, ці не было ў вас траўмаў. Часцей за ўсё сіндром грушападобнай цягліцы развіваецца з-за макра- і мікратраўмаў.
3 Ўспомніце, ці не было ў вас траўмаў. Часцей за ўсё сіндром грушападобнай цягліцы развіваецца з-за макра- і мікратраўмаў. - Макротравмой называюць любую значную траўму (ад падзення да аўтамабільнай аварыі). Макротравмы ягадзіц, якія выклікаюць запаленне мяккіх тканін, цягліцавыя спазмы і здушванне нерваў, з'яўляюцца частым чыннікам сіндрому грушападобнай цягліцы.
- мікратраўмамі з'яўляецца следствам паўтаральных нязначных пашкоджанняў якога-небудзь ўчастка цела. Напрыклад, паўтараюцца мікратраўмы ног ўзнікаюць ў бегуноў на доўгія дыстанцыі, што ў канчатковым выніку можа прывесці да запалення нерваў і цягліцавым спазмам. Працяглы бег, хада, пад'ём па лесвіцы і нават сядзенне могуць прыводзіць да здушвання грушападобнай цягліцы і зашчымленне сядалішчнага нерва, з-за чаго з'яўляецца боль.
- Яшчэ адным відам мікратраўмы, здольным выклікаць развіццё сіндрому грушападобнай цягліцы, з'яўляецца запаленне нерва з-за ціску прадмета, які ляжыць у заднім кішэні. Калі чалавек пастаянна носіць у заднім кішэні штаноў тэлефон або кашалёк, гэты прадмет можа ціснуць на сядалішчнага нерва і выклікаць запаленне нерва.
Метад 2 з 4: Сімптомы
 1 Назірайце за крыніцамі, тыпамі і інтэнсіўнасцю болю. Адным з самых частых сімптомаў сіндрому грушападобнай цягліцы з'яўляецца боль у ягадзіцах, паколькі ў гэтым месцы знаходзіцца грушападобнай цягліцы. Калі вы ўвесь час адчуваеце востры боль у адной з ягадзіц, гэта можа быць прыкметай сіндрому грушападобнай цягліцы. На гэта захворванне таксама можа паказваць боль наступных тыпаў:
1 Назірайце за крыніцамі, тыпамі і інтэнсіўнасцю болю. Адным з самых частых сімптомаў сіндрому грушападобнай цягліцы з'яўляецца боль у ягадзіцах, паколькі ў гэтым месцы знаходзіцца грушападобнай цягліцы. Калі вы ўвесь час адчуваеце востры боль у адной з ягадзіц, гэта можа быць прыкметай сіндрому грушападобнай цягліцы. На гэта захворванне таксама можа паказваць боль наступных тыпаў: - боль у становішчы седзячы, стоячы або лежачы, якая доўжыцца больш за 15-20 хвілін;
- боль, якая аддаецца ў заднюю частку сцягна і часам нават у заднюю частку ікры і ў ступню;
- боль, якая праходзіць пры руху і ўзмацняецца пры нерухомым становішчы;
- боль, якая не праходзіць цалкам пры змене становішча;
- боль у пахвіне і ў вобласці таза. Жанчына могуць адчуваць боль у похве, а мужчыны - у машонцы;
- диспареуния (балючы палавой акт) у жанчын;
- боль пры спаражнення.
 2 Звярніце ўвагу на сваю хаду. З-за сціскання сядалішчнага нерва ў выніку сіндрому грушападобнай цягліцы чалавеку можа быць складана хадзіць. Ногі могуць аслабнуць. Калі вам складана хадзіць, падумайце, ці ёсць у вас наступныя два прыкметы:
2 Звярніце ўвагу на сваю хаду. З-за сціскання сядалішчнага нерва ў выніку сіндрому грушападобнай цягліцы чалавеку можа быць складана хадзіць. Ногі могуць аслабнуць. Калі вам складана хадзіць, падумайце, ці ёсць у вас наступныя два прыкметы: - Анталгическая хада, то ёсць хада, якая развіваецца для паслаблення болю. Звычайна чалавек пачынае кульгаць або караціць крок, каб аслабіць боль.
- Звісанні ступні, якое не кантралюецца чалавекам з-за болі ў ніжняй частцы ногі. У гэтым выпадку ў чалавека можа не атрымлівацца скараціць ступню ў свой бок.
 3 Звярніце ўвагу на паколвання ці здранцвенне. З-за сціскання сядалішчнага нерва ў выніку сіндрому грушападобнай цягліцы чалавек можа адчуваць здранцвенне ці паколвання ў ступні або назе.
3 Звярніце ўвагу на паколвання ці здранцвенне. З-за сціскання сядалішчнага нерва ў выніку сіндрому грушападобнай цягліцы чалавек можа адчуваць здранцвенне ці паколвання ў ступні або назе. - Гэтыя адчуванні называюцца парэстэзіі.
Метад 3 з 4: Пастаноўка дыягназу
 1 Звярніцеся да лекара. Сіндром грушападобнай цягліцы звычайна складана распазнаць, паколькі сімптомы гэтага захворвання супадаюць з сімптомамі больш распаўсюджанай люмбальной радікулопатіей (гэта здранцвенне ногі з-за болі ў ніжняй часткі спіны).Абодва захворвання правакуюцца зашчымленне сядалішчнага нерва. Адзіная розніца заключаецца ў месцы, у якім заціскаецца нерв. Сіндром грушападобнай цягліцы больш рэдкі ў параўнанні з болем у ніжняй частцы спіны, таму часцей за ўсё тэрапеўты не могуць яго распазнаць. Звярніцеся да ортопеду, да лекара ЛФК або да остеопату.
1 Звярніцеся да лекара. Сіндром грушападобнай цягліцы звычайна складана распазнаць, паколькі сімптомы гэтага захворвання супадаюць з сімптомамі больш распаўсюджанай люмбальной радікулопатіей (гэта здранцвенне ногі з-за болі ў ніжняй часткі спіны).Абодва захворвання правакуюцца зашчымленне сядалішчнага нерва. Адзіная розніца заключаецца ў месцы, у якім заціскаецца нерв. Сіндром грушападобнай цягліцы больш рэдкі ў параўнанні з болем у ніжняй частцы спіны, таму часцей за ўсё тэрапеўты не могуць яго распазнаць. Звярніцеся да ортопеду, да лекара ЛФК або да остеопату. - Магчыма, вам спатрэбіцца кірунак тэрапеўта.
 2 Ведайце, што не існуе адзінага абследавання, якое дазволіла б сапраўды дыягнаставаць сіндром грушападобнай цягліцы. Магчыма, лекара прыйдзецца старанна вывучыць вашы сімптомы і правесці агляд, а таксама прызначыць шэраг абследаванняў для пастаноўкі дыягназу.
2 Ведайце, што не існуе адзінага абследавання, якое дазволіла б сапраўды дыягнаставаць сіндром грушападобнай цягліцы. Магчыма, лекара прыйдзецца старанна вывучыць вашы сімптомы і правесці агляд, а таксама прызначыць шэраг абследаванняў для пастаноўкі дыягназу. - Некаторыя абследавання (напрыклад, магнітна-резонанская тамаграфія, кампутарная тамаграфія і даследаванне праводнасці нерваў) дазваляюць выключыць шэраг дыягназаў (напрыклад, міжпазваночнай грыжы).
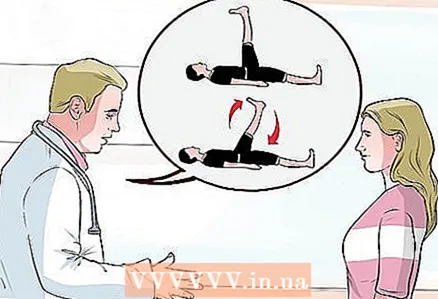 3 Прайдзіце агляд. Каб паставіць дыягназ, лекар павінен будзе праверыць дыяпазон руху вашых цягліц. Лекар папросіць вас выканаць некалькі практыкаванняў, уключаючы ўздымы і кручэнні нагой. Ёсць і іншыя прыёмы, якія дазваляюць выявіць сіндром грушападобнай цягліцы:
3 Прайдзіце агляд. Каб паставіць дыягназ, лекар павінен будзе праверыць дыяпазон руху вашых цягліц. Лекар папросіць вас выканаць некалькі практыкаванняў, уключаючы ўздымы і кручэнні нагой. Ёсць і іншыя прыёмы, якія дазваляюць выявіць сіндром грушападобнай цягліцы: - сімптом Лассега: Лекар папросіць вас легчы на спіну, сагнуць нагу пад вуглом 90 градусаў, а затым выцягнуць яе ўверх. Прысутнасць сімптому Лассега азначае, што ціск на грушападобную цягліцу ў гэтым становішчы выклікае ў вас боль.
- сімптом Фрайберга: Лекар папросіць вас легчы на спіну, повращает вашу нагу ў сцягне і падыме яе. Калі пры гэтых рухах у вас будзе ўзнікаць боль, гэта будзе ўказваць на магчымы сіндром грушападобнай цягліцы.
- сімптом Пэйс: Вам трэба будзе легчы на бок, які не выклікае хваравітых адчуванняў. Лекар будзе згінаць нагу ў сцягне і калене, а затым будзе круціць нагу ў сцягне, націскаючы на калена. Калі вы адчуеце боль, гэта можа значыць, што ў вас сіндром грушападобнай цягліцы.
- Лекар таксама можа прамацаць пальцамі вялікую сядалішчнага выразку - выступ на тазавых касьцях, праз які праходзіць грушападобная мышца.
 4 Звярніце ўвагу на змены ў адчуваннях. Лекар можа праверыць нагу, у якой адчуваецца боль, на змены ў адчуваннях або на іх страту. Напрыклад, лекар можа злёгку дакрануцца да нагі альбо выклікаць пэўнае адчуванне інструментам. У той назе, дзе адчуваецца боль, адчуванні будуць больш слабымі.
4 Звярніце ўвагу на змены ў адчуваннях. Лекар можа праверыць нагу, у якой адчуваецца боль, на змены ў адчуваннях або на іх страту. Напрыклад, лекар можа злёгку дакрануцца да нагі альбо выклікаць пэўнае адчуванне інструментам. У той назе, дзе адчуваецца боль, адчуванні будуць больш слабымі.  5 Дазвольце лекара агледзець вашыя мышцы. Лекара можа быць неабходна ацаніць памер і сілу вашых цягліц. Нага, у якой адчуваецца боль, будзе слабым і, магчыма, нават карацей другі ногі.
5 Дазвольце лекара агледзець вашыя мышцы. Лекара можа быць неабходна ацаніць памер і сілу вашых цягліц. Нага, у якой адчуваецца боль, будзе слабым і, магчыма, нават карацей другі ногі. - Лекар таксама можа прамацаць ягадзічную сядалішчнага цягліцу (самую буйную мышцу ягадзіц), каб вызначыць стан грушападобнай цягліцы. Калі цягліца скарочана і заціснутая, навобмацак яна будзе нагадваць сасіску.
- Лекар праверыць, наколькі моцную боль вы адчуваеце пры націсканні на ягадзічную сядалішчнага цягліцу. Калі пры націску вы адчуваеце боль ці непрыемныя адчуванні глыбока ў ягадзіцах або ў цягліцах сцёгнаў, гэта прыкмета таго, што грушападобная цягліца скарочана.
- Лекар таксама пашукае прыкметы глютеальной атрафіі (памяншэння мышачнай тканіны). У хранічных выпадках сіндрому грушападобнай цягліцы цягліцавая тканіна пачынае вытанчаецца і памяншацца. Гэта можа выяўляцца ў візуальнай асіметрыі, пры якой здзіўленая ягадзіца стане менш здаровай.
 6 Папытаеце лекара прызначыць вам кампутарную або магнітна-рэзанансную тамаграфію. Хоць лекары могуць выявіць прыкметы сіндрому грушападобнай цягліцы з дапамогай візуальнага агляду, не існуе дыягнастычных тэстаў, якія дазволілі б сапраўды паставіць дыягназ. Па гэтай прычыне лекар можа прызначыць вам кампутарную або магнітна-рэзанансную тамаграфію, каб вызначыць, не здушвае Ці што-небудзь яшчэ ваш сядалішчнага нерва.
6 Папытаеце лекара прызначыць вам кампутарную або магнітна-рэзанансную тамаграфію. Хоць лекары могуць выявіць прыкметы сіндрому грушападобнай цягліцы з дапамогай візуальнага агляду, не існуе дыягнастычных тэстаў, якія дазволілі б сапраўды паставіць дыягназ. Па гэтай прычыне лекар можа прызначыць вам кампутарную або магнітна-рэзанансную тамаграфію, каб вызначыць, не здушвае Ці што-небудзь яшчэ ваш сядалішчнага нерва. - Пры кампутарнай тамаграфіі (КТ) з дапамогай рэнтген-прамянёў ствараецца трохмерны малюнак цела ўнутры. Тамограф фіксуе шэраг праекцый пазваночніка і дазваляе выявіць адхіленні ад нормы ў галіне грушападобнай цягліцы і змены ў тканінах суставаў.
- Пры магнітна-рэзананснай тэрапіі выкарыстоўваюцца радыёхвалі і моцныя магнітныя палі, што дазваляе атрымаць малюнка ўнутраных органаў. Магнітна-рэзанансная тэрапія (МРТ) выкарыстоўваецца для выключэння іншых прычын боляў у ніжняй частцы спіны або болю сядалішчнага нерва.
 7 Спытаеце лекара аб электромиографическом даследаванні. Электромиографическое даследаванне (ЭМГ) выкарыстоўваецца для праверкі рэакцыі цягліц на стымуляцыю электрычнасцю. Гэты метад часта выкарыстоўваецца, калі лекара трэба адрозніць сіндром грушападобнай цягліцы ад міжпазваночнай грыжы. Пры сіндроме грушападобнай цягліцы тыя мышцы, якія знаходзяцца каля грушападобнай цягліцы, будуць нармальна рэагаваць на электрычнасць, а грушападобная мышца і вялікая ягадзічная мышцы будуць рэагаваць па-іншаму. У выпадку міжпазваночнай грыжы ўсе мышцы ў гэтай галіне могуць рэагаваць не электрычнасць з адхіленнямі. Электромиографическое даследаванне ўключае ў сябе два этапы:
7 Спытаеце лекара аб электромиографическом даследаванні. Электромиографическое даследаванне (ЭМГ) выкарыстоўваецца для праверкі рэакцыі цягліц на стымуляцыю электрычнасцю. Гэты метад часта выкарыстоўваецца, калі лекара трэба адрозніць сіндром грушападобнай цягліцы ад міжпазваночнай грыжы. Пры сіндроме грушападобнай цягліцы тыя мышцы, якія знаходзяцца каля грушападобнай цягліцы, будуць нармальна рэагаваць на электрычнасць, а грушападобная мышца і вялікая ягадзічная мышцы будуць рэагаваць па-іншаму. У выпадку міжпазваночнай грыжы ўсе мышцы ў гэтай галіне могуць рэагаваць не электрычнасць з адхіленнямі. Электромиографическое даследаванне ўключае ў сябе два этапы: - Даследаванне праводнасці нерваў, пры якім на скуру мацуюцца электроды, якія ацэньваюць працу мотанейронаў.
- Ўвядзенне ігольчастага электрода ў цягліцу, якое дазваляе выявіць электрычную актыўнасць цягліц.
Метад 4 з 4: Лячэнне
 1 Ня займайцеся тым, што правакуе боль. Лекар можа парэкамендаваць вам часова спыніць займацца тым, што выклікае ў вас боль (напрыклад, бегаць або ездзіць на ровары).
1 Ня займайцеся тым, што правакуе боль. Лекар можа парэкамендаваць вам часова спыніць займацца тым, што выклікае ў вас боль (напрыклад, бегаць або ездзіць на ровары). - Калі боль выклікана працяглым сядзеннем, рэгулярна рабіце паўзы, уставайце і расцягвайце цягліцы. Лекары рэкамендуюць хадзіць і пацягвацца кожныя 20 хвілін. Калі вы вымушаныя праводзіць за рулём працяглы час, рэгулярна спыняйцеся, выходзьце з машыны і расцягвайце цягліцы.
- Не сядзіце і не стойце ў палажэннях, якія выклікаюць боль.
 2 Займіцеся лячэбнай фізкультурай. Лячэбная фізкультура карысная для здароўя, асабліва калі пачаць выконваць адмысловыя практыкаванні як мага раней. Ваш лекар разам з лекарам ЛФК могуць падабраць вам сістэму практыкаванняў, якая дапаможа вырашыць праблему.
2 Займіцеся лячэбнай фізкультурай. Лячэбная фізкультура карысная для здароўя, асабліва калі пачаць выконваць адмысловыя практыкаванні як мага раней. Ваш лекар разам з лекарам ЛФК могуць падабраць вам сістэму практыкаванняў, якая дапаможа вырашыць праблему. - Лекар ЛФК пакажа вам, як выконваць практыкаванні, звязаныя з расьцяжкай цягліц, згінаннем, развядзеннем і кручэннем канечнасцяў.
- Масаж мяккіх тканін ягадзічнай і паяснічна-крестцовой абласцей можа аслабіць раздражненне тканін.
 3 Звярніцеся да альтэрнатыўнай медыцыне. У лячэнні сіндрому грушападобнай цягліцы выкарыстоўваецца мануальная тэрапія, ёга, іглаўколванне і масаж.
3 Звярніцеся да альтэрнатыўнай медыцыне. У лячэнні сіндрому грушападобнай цягліцы выкарыстоўваецца мануальная тэрапія, ёга, іглаўколванне і масаж. - Паколькі эфектыўнасць метадаў альтэрнатыўнай медыцыны не была даказаная навукова (у адрозненне ад больш класічных метадаў) вам варта абмеркаваць гэтыя спосабы лячэння са сваім урачом, перш чым паспрабаваць іх.
 4 Займіцеся лячэннем триггерных зон. Часам прычынай сімптомаў сіндрому грушападобнай цягліцы з'яўляецца прысутнасць триггерных зон, якія таксама называюць цягліцавымі вузламі. Гэта кропкі ў грушападобнай або ў ягадзічных цягліцах. Націсканне на гэтыя кропкі можа выклікаць мясцовую і аддаюць боль. Вельмі часта боль пры націсканні на триггерные зоны вельмі падобная на боль пры сіндроме грушападобнай цягліцы, таму вынікі абследаванняў могуць апынуцца адмоўнымі, а дыягназ - неўстаноўленым.
4 Займіцеся лячэннем триггерных зон. Часам прычынай сімптомаў сіндрому грушападобнай цягліцы з'яўляецца прысутнасць триггерных зон, якія таксама называюць цягліцавымі вузламі. Гэта кропкі ў грушападобнай або ў ягадзічных цягліцах. Націсканне на гэтыя кропкі можа выклікаць мясцовую і аддаюць боль. Вельмі часта боль пры націсканні на триггерные зоны вельмі падобная на боль пры сіндроме грушападобнай цягліцы, таму вынікі абследаванняў могуць апынуцца адмоўнымі, а дыягназ - неўстаноўленым. - Звярніцеся да спецыяліста, які ўмее працаваць з триггерными зонамі: да масажысту, мануальнай тэрапеўта, лекара лячэбнай фізкультуры ці нават да тэрапеўта. Калі прычынай болю з'яўляецца прысутнасць триггерных кропак, дапамагчы можа спалучэнне акупрессура і практыкаванняў на расцяжку і ўмацаванне цягліц.
 5 Спытаеце лекара, якія практыкаванні на расцяжку вам варта выконваць і калі. Апроч працы з лекарам ЛФК ваш тэрапеўт можа параіць вам практыкаванні для выканання ў хатніх умовах. Часцей за ўсё рэкамендуюць наступныя практыкаванні:
5 Спытаеце лекара, якія практыкаванні на расцяжку вам варта выконваць і калі. Апроч працы з лекарам ЛФК ваш тэрапеўт можа параіць вам практыкаванні для выканання ў хатніх умовах. Часцей за ўсё рэкамендуюць наступныя практыкаванні: - Перакочваць з боку на бок, лежачы на роўнай паверхні. Згінайце ногі ў каленях і выцягваюць іх у становішчы на баку. Паўтарайце практыкаванні, чаргуючы ногі, на працягу пяці хвілін.
- Устаньце і выцягніце рукі ўздоўж цела. Выконвайце кручэння корпусам на працягу хвіліны. Паўтарайце кожныя некалькі гадзін.
- Ляжце на спіну.Сагніце ногі ў каленях, вазьміцеся за сцягна рукамі і рабіце руху, якія імітуюць язду на ровары.
- Згінайце нагу ў калене і падымайце яе ўверх раз у некалькі гадзін. Можна абапірацца на стол або крэсла, калі вам складана захоўваць раўнавагу.
 6 Здымайце болевыя адчуванне цяплом і холадам. Вільготны цёплы кампрэс можа паслабіць цягліцы, а кампрэс са лёдам пасля фізічнай нагрузкі аслабіць боль і здыме запаленне.
6 Здымайце болевыя адчуванне цяплом і холадам. Вільготны цёплы кампрэс можа паслабіць цягліцы, а кампрэс са лёдам пасля фізічнай нагрузкі аслабіць боль і здыме запаленне. - Калі вы хочаце зрабіць цёплы кампрэс, выкарыстоўвайце грэлку альбо пакладзеце вільготнае ручнік у мікрахвалевую печ на пару секунд, а затым прыцісніце да скуры. Можна таксама прыняць цёплую ванну - гэта аслабіць напружанне і раздражненне, выкліканае сіндромам грушападобнай цягліцы. Дазвольце целе свабодна трымацца на вадзе.
- Калі хочаце зрабіць халодны кампрэс, прыкладзеце да цела лёд, абгорнуты ручніком, або астуджальны пакет. Не трымайце халодны кампрэс даўжэй 20 хвілін.
 7 Выкарыстоўвайце несцероідные болесуцішальныя. Несцероідные супрацьзапаленчыя сродкі здымаюць боль і памяншаюць запаленне. Гэтыя прэпараты рэкамендуюцца для зняцця болю і запалення, выкліканага сіндромам грушападобнай цягліцы.
7 Выкарыстоўвайце несцероідные болесуцішальныя. Несцероідные супрацьзапаленчыя сродкі здымаюць боль і памяншаюць запаленне. Гэтыя прэпараты рэкамендуюцца для зняцця болю і запалення, выкліканага сіндромам грушападобнай цягліцы. - Да найбольш распаўсюджаным нестероідных супрацьзапаленчых сродкаў ставіцца аспірын, ібупрофен ( «Ибуклин», «Нурофен») і напроксен ( «Налгезин»).
- Перш чым пачаць прымаць гэтыя прэпараты, парайцеся з лекарам. Яны могуць ўзаемадзейнічаць з іншымі прэпаратамі і захворваннямі.
- Калі несцероідные болесуцішальныя не будуць здымаць боль у дастатковай ступені, лекар можа прызначыць вам цягліцавыя релаксанты. Прымайце іх у адпаведнасці з інструкцыяй.
 8 Спытаеце лекара аб ін'екцыях. Калі боль у вобласці грушападобнай цягліцы не праходзіць, спытаеце ўрача аб мясцовых ін'екцыях абязбольвальных, стэроідных прэпаратаў ці ботокса.
8 Спытаеце лекара аб ін'екцыях. Калі боль у вобласці грушападобнай цягліцы не праходзіць, спытаеце ўрача аб мясцовых ін'екцыях абязбольвальных, стэроідных прэпаратаў ці ботокса. - Абязбольвальныя прэпараты (часцей за ўсё лідокаін або бупивакаин) ўводзяцца ў триггерную зону і палягчаюць стан пацыента ў спалучэнні з лячэбнай фізкультурай у 85% выпадкаў.
- Калі мясцовыя анестэтыкі не здымаюць боль, лекар можа прызначыць вам ін'екцыю стэроідаў або ботулініческого таксіну тыпу А (ботокса). Абодва прэпарата могуць аслабляць цягліцавую боль.
 9 Спытаеце ўрача аб хірургічных метадах лячэння. Аперацыя лічыцца крайняй мерай пры лячэнні сіндрому грушападобнай цягліцы, і да яе звяртаюцца толькі ў тым выпадку, калі ўсе іншыя спосабы не дапамаглі. Калі ні адзін з метадаў лячэння не аслабляе боль, спытаеце лекара пра аперацыю.
9 Спытаеце ўрача аб хірургічных метадах лячэння. Аперацыя лічыцца крайняй мерай пры лячэнні сіндрому грушападобнай цягліцы, і да яе звяртаюцца толькі ў тым выпадку, калі ўсе іншыя спосабы не дапамаглі. Калі ні адзін з метадаў лячэння не аслабляе боль, спытаеце лекара пра аперацыю. - Хірургічная дэкампрэсія грушападобнай цягліцы дасць эфект толькі ў тым выпадку, калі ёсць неўралагічныя засмучэнні. З дапамогай электраміёграф і іншых даследаванняў лекар вызначыць, ці зможа аперацыя па ліквідацыі компрессіонные нейропатии, пры якой вызваляецца сядалішчнага нерва, зняць боль.
папярэджання
- Калі вы адчуваеце боль у ягадзіцах, звярніцеся да лекара, каб той мог паставіць дыягназ, і прыступіце да лячэння як мага хутчэй.